sexta-feira, 30 de abril de 2010
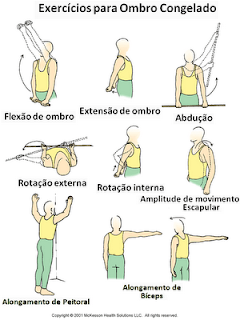
Capsulite Adesiva do Ombro
quarta-feira, 28 de abril de 2010
Série: Exemplos de RX

FISIOTERAPEUTAS

Fisioterapeuta é assim...
Não fala, coordena vibrações nas cordas vocais...
Não pensa, faz sinapse...
Não toma susto, recebe respostas galvânicas incoerentes...
Não chora, produz secreções lacrimais...
Não espera retorno de e-mail, espera feed back...
Não perde energia, gasta ATP...
Não divide, faz meiose...
Não beija, permuta microorganismos...
Não se olha no espelho, faz avaliação postural...
Não tem pigarro, tem tosse improdutiva...
Não sofre fratura, tem descontinuidade abruta e traumática do osso...
Não dança, faz cinésio...
Não se apaixona, tem comportamento de padrão motor ativado pelas reações químicas induzidas pelas respostas emocionais...
Não respira, faz troca gasosa...
Não sente dor, tem estímulos nociceptivos...
Não se espreguiça, faz alongamento...
Não “malha”, faz movimentos de ação concêntrica e excêntrica...
Não caminha pela praia, deambula...
Não leva a colher à boca, faz movimento cinésio-funcional...
terça-feira, 27 de abril de 2010
Artrose, aprenda um pouco sobre essa doença e saiba como lidar com ela

"A artrose é a mais comum das doenças reumáticas, acomete tanto homens como mulheres e aumenta sua incidência com a idade. Vários fatores então envolvidos no seu aparecimento e seu principal sintoma é a dor nas articulações. O tratamento da artrose inclui várias medidas que melhoram a qualidade de vida, como exercícios físicos, repouso, controle do peso e medicamentos para controle da dor."
A artrose, também conhecida como osteoartrose, osteoartrite, artrite degenerativa e doença articular degenerativa, é uma doença reumática que incide principalmente nas articulações dos joelhos, coluna, quadril, mãos e dedos. Ocorre tanto em homens como em mulheres, sendo a mais comum das doenças reumáticas. Mais de 70% das pessoas, acima de 70 anos, tem evidência radiográfica desta doença, mas apenas parte destas desenvolvem sintomas.
Na artrose ocorre o desgaste progressivo da cartilagem das "juntas" (articulações) e uma alteração óssea, os chamados "bicos de papagaio". Fatores hereditários e fatores mecânicos podem estar envolvidos no seu aparecimento.
A artrose atualmente é considerada como tendo uma causa multifatorial, envolvendo fatores genéticos, mecânicos e metabólicos.
A artrose pode ser divida em primária (sem causa conhecida) ou secundária (com causa conhecida). A primária pode afetar as juntas dos dedos, mãos, bacia, joelhos e coluna, e ocorre mais freqüentemente em idosos. A artrose secundária pode afetar qualquer articulação como seqüela de uma lesão articular de causas variadas, como traumatismos, defeitos das articulações, hipotireoidismo, diabetes, etc, e pode ocorrer em qualquer idade.
A participação da hereditariedade é importante, principalmente em certas apresentações clínicas, como os nódulos dos dedos das mãos, chamados de nódulos de Heberden (na junta da ponta dos dedos) ou Bouchard (na junta do meio dos dedos).
Além dos fatores genéticos, outros fatores são considerados de risco para a artrose, como a obesidade e certos tipos de atividades repetitivas e com sobrecarga de articulações.
No início a artrose pode não apresentar sintomas, sendo vista somente através de radiografias. A dor é o principal sintoma, que no início ocorre apenas com a movimentação da articulação afetada e melhora com o repouso, mas que progride para uma dor profunda até mesmo em repouso. Muitas vezes a dor é acompanhada de uma rigidez ao levantar-se pela manhã ou após longo período sentado. Pode ocorrer também diminuição dos movimentos, ruído na articulação (crepitações), inchaço na articulação, deformidades e falta de firmeza ao realizar movimentos.
Por se tratar de uma doença crônica, o seu tratamento deve ser iniciado tão precocemente quanto possível e de forma individualizada. O objetivo principal do tratamento é o alívio da dor, proporcionando melhora na qualidade de vida, através da manutenção ou recuperação da capacidade do indivíduo em realizar suas atividades habituais.
As formas de tratamento da artrose são: medicamentos e terapias não-medicamentosas, sendo que nestas formas estão incluídas as medidas fisioterápicas, ocupacionais e orientações psicológicas e nutricionais. Os tratamentos buscam controlar a dor, manter ou ganhar força muscular e mobilidade articular, prevenir e minimizar os efeitos da doença, no que se refere aos movimentos ou às possíveis deformidades articulares. Tenta-se, dessa forma, diminuir a evolução das lesões nas articulações.
O tratamento medicamentoso para a dor pode ser feito com o uso de analgésicos simples, como o acetaminofeno e nos casos sem resposta satisfatória pode-se usar antiinflamatório. Deve-se evitar o uso de antiinflamatórios em idosos com doença renal e com risco aumentado de sangramento digestivo.
Injeções de substâncias dentro das articulações (esteróides) também podem controlar os sintomas articulares, mas apenas por breve período de tempo. Outros medicamentos então sendo estudados para melhorar o curso dessa doença.
Cientistas começam a ligar os pontos do Mal de Parkinson

Fatores para o Mal de Parkinson
Pesquisadores alemães descobriram que três fatores precisam coincidir para que a doença neurodegenerativa conhecida como Mal de Parkinson possa se desenvolver.
Os resultados, publicados na revista PLoS Biology, são um passo importante na compreensão das causas dessa doença debilitante e até hoje sem tratamento eficaz.
Com o envelhecimento da população mundial, torna-se imperativo que os mecanismos das doenças degenerativas, como o Mal de Parkinson, que normalmente se desenvolve entre 45 e 60 anos de idade, sejam descobertos ou, no mínimo, melhor compreendidos.
O que é Mal de Parkinson
O Mal de Parkinson é uma doença degenerativa do sistema nervoso central (SNC) e afeta mais de 6 milhões de pessoas no mundo todo, com este número apresentando uma tendência de crescimento.
O Mal de Parkinson afeta as habilidades motoras, de fala, controle muscular, movimento e equilíbrio. Os pacientes acometidos pela doença muitas vezes tremem e são incapazes de controlar os movimentos de seus membros.
A variedade de sintomas e condições tem levado os cientistas a concluírem que talvez o Mal de Parkinson não seja uma doença única. Outra pesquisa mostrou que o Mal de Parkinson pode não se originar no cérebro, apenas migrando para lá depois de se desenvolver em outras partes do organismo.
Neurotransmissor
Mas o modelo teórico mais aceito atualmente afirma que o Mal Parkinson se desenvolve como resultado de uma redução na atividade do neurotransmissor dopamina no cérebro.
Apesar de anos de pesquisa extensiva, no entanto, os cientistas ainda não conseguiram descobrir o que provoca as alterações moleculares que causam essa redução.
Vários avanços têm ocorrido na pesquisa do Mal Parkinson ao longo dos últimos 10 anos, incluindo a identificação de vários genes envolvidos no desenvolvimento da forma hereditária da doença.
Outra pesquisa mostrou que os fatores de crescimento das células nervosas, como o GDNF (fator neurotrófico derivado das células gliais), reduzem o ritmo de destruição das células nervosas na parte do cérebro afetada pelo Parkinson.
Por outro lado, pesquisas recentes com o transplante de células-tronco no cérebro para tratamento do Mal de Parkinson mostraram que as células implantadas acabaram também sendo afetadas pela doença.
Condições para o Mal de Parkinson
O avanço da equipe alemã ocorreu quando eles descobriram que, em modelos animais, a morte celular na substância negra (o mesencéfalo) ocorre quando três fatores particulares estão presentes:
- um gene da doença com problemas (o gene DJ-1);
- uma deficiência na resposta ao fator de crescimento, e
- o envelhecimento do animal.
"Embora já tivéssemos um pressentimento de que isto poderia estar acontecendo, nós não tínhamos nenhuma prova real até agora," disse o Dr. Aron Liviu, do Instituto Max Planck de Neurobiologia, que é primeiro autor do estudo.
Fisiologia versus comportamento
A descoberta é uma espécie de "caminho do meio" entre a tendência majoritária da ciência em explicar a doença por questões estritamente fisiológicas, como os genes, e a avaliação de que fatores ambientais - cultura, modo de vida, personalidade etc. - possam ser importantes indutores de alterações dessa fisiologia.
"A descoberta da conexão entre a resposta a um fator de crescimento e o gene DJ-1 é extremamente interessante," acrescentou o professor Rüdiger Klein, também do Max Planck Institute. "Os fatores ambientais influenciam a oferta de fatores de crescimento e suas interações com fatores genéticos podem ajudar-nos a compreender melhor a doença de Parkinson."
segunda-feira, 26 de abril de 2010
Ministro da Saúde recomenda sexo para combater a hipertensão
O ministro José Gomes Temporão (Saúde) recomendou nesta segunda-feira que as pessoas façam sexo como uma das alternativas para prevenir problemas de hipertensão. A afirmação foi feita durante entrevista coletiva em que ele apresentou dados que mostram um aumento na proporção de brasileiros com a doença.
Aumenta número de brasileiros com hipertensão, segundo Ministério
Primeiro ele brincou dizendo que, além de cinco porções diárias de frutas e hortaliças, as pessoas deveriam fazer sexo cinco vezes por dia ou por semana. Ao final, recomendou: "Dancem, façam sexo, mantenham o peso, façam atividades físicas e, principalmente, meçam a pressão arterial."
De acordo com o levantamento apresentado, a proporção de brasileiros com hipertensão subiu de 21,5%, em 2006, para 24,4% no ano passado. Os dados, levantados por meio de 54 mil entrevistas feitas por telefone, consideram alta a pressão arterial igual ou superior a 14 por 9.
O Rio de Janeiro é o Estado com maior número de hipertensos (28%), seguido por São Paulo (26,5%).
Os dados mostram ainda que o aumento do número de hipertensos ocorreu em todas as faixas etárias, mas os idosos são os mais atingidos: 63,2% têm o problema. Entre a população até 34 anos, os números não passam de 14%. Já dos 35 anos aos 44 anos, a taxa é de 20,9%. Dos 45 aos 54 anos, chega a 34,5% e dos 55 aos 64 anos, totaliza 50,4%.
O estudo mostra ainda que a proporção de hipertensos é maior entre as mulheres --27,2% contra 21,2% entre os homens. Além disso, quanto menor a escolaridade, maiores são os casos diagnosticados. Entre os adultos com oito anos de escolaridade, por exemplo, o índice é de 31,5%, enquanto entre os com nove, dez ou 11 anos de estudo soma 16,8%.
A hipertensão é causada pelo aumento na contração das paredes das artérias para fazer o sangue circular pelo corpo. O movimento acaba sobrecarregando órgãos como o coração, os rins e o cérebro. Se não for tratada, a hipertensão pode provocar complicações como o entupimento de artérias, acidentes vasculares cerebrais (AVC) e infartos.
FISIOTERAPIA
Vídeo Institucional realizado pelo Crefito-SP explicando a importância da Fisioterapia.
sábado, 24 de abril de 2010
Série: Exemplos de RX

sexta-feira, 23 de abril de 2010
Série: Exemplos de RX
 Criança em pós operatório de cirurgia cardíaca, apresentando ausculta abolida em 2/3 inferiores a direita.
Criança em pós operatório de cirurgia cardíaca, apresentando ausculta abolida em 2/3 inferiores a direita.Opa... Planta da tequila pode ajudar a prevenir diabetes e osteoporose

Um grupo de cientistas mexicanos investiga a planta da tequila, o agave, na prevenção de diabetes e osteoporose. No experimento, os pesquisadores testam o uso das fructosanas, polissacarídeos abudantes na planta, em ratos. As informações foram divulgadas nesta terça-feira (20) por um centro de pesquisas estatal.
Segundo a jornalista Mercedes López, responsável pela pesquisa "os resultados sugerem que adotar uma dieta acrescida de fructosanas de agave evitaria a descalcificação e melhoraria significativamente a formação do tecido ósseo, prevenindo a osteoporose."
O consumo de fructosanas ajuda a aumentar o hormônio GLP-1 ou incretina, com o qual o corpo acelera a produção de insulina, cuja deficiência causa a diabetes, acrescentou a cientista.
López chefia a equipe que trabalha no departamento de biotecnologia de um centro de pesquisas do IPN (Instituto Politécnico Nacional) em Irapuato, Estado de Guanajuato (no oeste).
Segundo ela, nos testes feitos com ratos, cuja dieta foi enriquecida com 10% de fructosanas obtidas do agave, foi detectado em semanas aumento de GLP-1 e redução de peso.
Os cientistas esperam fazer uma segunda etapa experimental com roedores para determinar a possibilidade de iniciar um teste em humanos.
López afirmou que a frutose do agave não passa para a tequila porque se perde no processo de fermentação.
Fonte: R7
Série: Exemplos de RX
 Criança em pós operatório de cirurgia cardíaca, apresentando ausculta pulmonar abolida a esquerda.
Criança em pós operatório de cirurgia cardíaca, apresentando ausculta pulmonar abolida a esquerda. quinta-feira, 22 de abril de 2010
Nanotecnologia aciona nervos e move membros paralisados
 Controlando os nervos
Controlando os nervos Cientistas da Universidade Case Western, nos Estados Unidos, conseguiram controlar os músculos de um paciente com paralisia total, em estado inconsciente, enviando pulsos de eletricidade diretamente para seus nervos.
Matthew Schiefer e seus colegas conseguiram um nível de precisão sem precedentes ao atuar diretamente sobre as células dos nervos, sem precisar atuar diretamente no cérebro.
Lesão na Medula
O experimento pode marcar o início de uma técnica que, no futuro, poderá permitir que pacientes paralisados, mesmo os tetraplégicos, recuperem a capacidade de controlar seus músculos, podendo sentar-se na cama ou até mesmo voltar a andar.
Quando uma lesão na medula quebra a conexão que traz os comandos de movimentação do cérebro, através dos nervos, até os músculos, os nervos situados depois do ferimento ficam inertes, como fios elétricos sem energia.
O que os cientistas estão fazendo é conectar minúsculos fios diretamente a esses nervos desenergizados, permitindo o envio de comandos de forma artificial para movimentar os músculos.
Fios conectados aos nervos
O desenvolvimento da nanotecnologia está permitindo a fabricação de fios cada vez mais finos e sua conexão de forma precisa, permitindo selecionar músculos individuais para serem ativados através de comandos artificiais gerados por computador.
Nesta pesquisa, os cientistas demonstraram a possibilidade de controle preciso dos quatro músculos necessários para que uma pessoa possa ficar de pé, o que por si só seria um avanço sem precedentes para um paciente hoje totalmente paralisado sobre uma cama.
Eletrodos planos
O segredo do sucesso do experimento é um novo tipo de eletrodo, chamado FINE () Flat Interface Nerve Electrode - eletrodo plano de interface com os nervos, em tradução livre.
Esses novos eletrodos permitem uma melhor conexão com as fibras nervosas ao comprimi-las, sem qualquer dano ao nervo, evitando o mal contato típico das conexões entre equipamentos eletrônicos e tecidos biológicos.
Até agora havia duas abordagens para conectar os eletrodos aos nervos. A primeira utiliza minúsculas agulhas que perfuram os nervos. Esta técnica garante uma boa conexão, mas danifica os nervos.
A segunda técnica consiste em um anel que prende as fibras nervosas. Apesar de não danificar os nervos, o anel atinge apenas as fibras nervosas que entram em contato com ele. Ao não alcançar as fibras internas, a conexão é ruim.
Os eletrodos planos apresentaram o melhor resultado, não danificando os nervos e, ao comprimir os nervos, transformando-os em uma espécie de fita, consegue conexão com um grande número de fibras nervosas, obtendo uma conexão ainda melhor do que as as nanoagulhas.
Andar artificial
Em um outro conjunto de experiências, os eletrodos foram implantados temporariamente sobre os nervos de sete pacientes submetidos a uma cirurgia de rotina na coxa.
Pulsos elétricos com apenas 250 microssegundos de duração foram utilizados para ativar os músculos que estendem o joelho e flexionam a articulação do quadril quando uma pessoa se levanta. Cada músculo foi ativado de forma seletiva e independente.
Os pulsos não foram suficientes para dobrar as articulações, mas os resultados sugerem que pulsos mais longos deverão estimular os músculos para fornecer força suficiente para suportar o peso do corpo.
Teste clínico
Agora os cientistas estão solicitando autorização às autoridades de saúde para fazer um teste em larga escala da nova técnica, envolvendo um maior número de pacientes e objetivando o controle muscular mais preciso.
Os resultados desses experimentos promissores foram publicados no último exemplar do Journal of Neural Engineering.
FitMed Saúde Corporativa FisioterapiaNeurocirurgia usa técnica parecida com GPS
GPS da neurocirurgia
O Instituto de Psiquiatria (IPq) da USP (FMUSP) realizou pela primeira vez um procedimento considerado o "GPS da neurocirurgia", para ressecção de um tumor cerebral.
A técnica de Ressonância Magnética Intraoperatória (RMI) permite monitorar em tempo real o processo cirúrgico, mostrando com exatidão as estruturas cerebrais relacionadas com a lesão.
Ressonância Magnética Intraoperatória
A primeira cirurgia com o uso da RMI, uma retirada de tumor de hipófise, foi realizada com sucesso no último mês de março.
Com as imagens, feitas por um equipamento de ressonância magnética instalado dentro do centro cirúrgico, é possível saber a extensão do tumor, a proporção removida e quanto falta para concluir a cirurgia.
Com o método tradicional, cerca de 30% dos pacientes saem da cirurgia com restos do tumor no organismo e chances de recidiva.
Neurocirurgia
A neurocirurgia com uso de RMI é considerada um grande avanço para tratamento de tumores cerebrais, especialmente de gliomas encefálicos - que abrangem 40% dos tumores em geral (na maioria das vezes são malignos) -, e tumores de hipófise - que representam cerca de 15% dos tumores (geralmente benignos).
A técnica possibilita realização de intervenções cirúrgicas menores e mais econômicas, otimizando os procedimentos cirúrgicos.
Ao mesmo tempo, o método proporciona rápido diagnóstico de complicações, que poderão ser tratadas de imediato. Também é possível prevenir danos neurológicos e obter maior grau de ressecção com menor grau de manipulação, sem lesão do tecido sadio.
Mapeamento do interior do corpo
Até agora, o único recurso para mapear tumores neurológicos era a ressonância tradicional, feita antes da cirurgia, cujo efeito era como o de um mapa desatualizado.
Com o exame intraoperatório, é como se o médico tivesse nas mãos um GPS. No caso do glioma, por exemplo, que é um tumor que pode mudar de lugar depois que o crânio é aberto, a RMI mostra-se altamente eficaz.
A cirurgia foi realizada pelo neurocirurgião Valter Cescato, juntamente com os especialistas Rodrigo de La Cortina (otorrinolaringologista), Nina Musolino (neuroendocrinologista), Edson Amaro Jr. (neuroradiologista) e Manoel Jacobsen Teixeira (neurocirurgião e professor do Departamento de Neurologia da FMUSP). O procedimento teve a colaboração da equipe de enfermagem, coordenada pela enfermeira Sandra Soares e dos técnicos das empresas Brain Lab, Siemens e Equipamentos Procópio.
Microcirurgias
Ainda em março, foram realizados mais dois procedimentos com a técnica de RMI, que consistiram de microcirurgia para ressecção de neoplasia, feitos pelos Neurocirurgiões Manoel Jacobsen Teixeira e Hector Cabrera Navarro, sob supervisão de Neurorradiologista.
Todas as cirurgias tiveram sucesso e os pacientes passam bem. Para a aquisição do equipamento, montagem e adequação do centro cirúrgico, foram investidos R$ 3 milhões pelo governo do Estado de São Paulo, por meio da Secretaria de Estado da Saúde.
FitMed , Qualidade de Vida , Saúde Corporativa
SOPROS CARDÍACOS
Copiar, distribuir, exibir, traduzir, executar as obras e ainda criar obras derivadas.
Sob as seguintes condições:
Deve-se dar crédito ao autor original, da forma especificada pelo autor ou licenciante.
Proibido utilizar esta obra com finalidades comerciais.
Para cada novo uso ou distribuição, deve-se deixar claro as licenças de uso desta obra.
quarta-feira, 21 de abril de 2010
Pressão alta e problema na coluna são doenças crônicas mais citadas por brasileiros

Quase um terço da população (31,3%) afirma ter pelo menos uma doença crônica, segundo o Suplemento de Saúde da Pnad 2008 (Pesquisa Nacional por Amostra de Domicílios) divulgado nesta quarta-feira (31). Desse total, as enfermidades mais citadas são a hipertensão (14%) e a dor na coluna (13,5%), seguidas de artrite ou reumatismo (5,5%), bronquite ou asma (5%), depressão (4,1%), doença cardíaca (4%) e diabetes (3,6%).
A pesquisa mostra que há mais mulheres (35,2%) com doenças crônicas do que homens (27,2%).
As regiões Sul e Sudeste são as que apresentam maior percentual de pessoas com pelo menos uma enfermidade crônica, com 35,8% e 34,2%, respectivamente. Em seguida, aparecem as regiões Centro-Oeste (30,8%), Nordeste (26,8%) e Norte (24,6%).
Conforme a idade aumenta, o número de doenças declaradas também se eleva. Até os 19 anos, o percentual de pessoas com três ou mais doenças é próximo de zero. Para a faixa de 50 a 64 anos, o percentual sobe para 17,1%. Entre os brasileiros com 65 anos ou mais, 28,3% afirmam sofrer de três ou mais enfermidades. Nessa faixa etária, no entanto, 20,9% dizem não ter qualquer doença crônica.
Quanto maior o rendimento domiciliar per capita, maior o percentual de pessoas que declaram ter ao menos uma doença. Entre aqueles com até um quarto de salário mínimo, 20,8% têm ao menos uma enfermidade. Entre aqueles com mais de 5 salários mínimos, o percentual sobe para 38,5%.
A existência de doenças crônicas não sofreu variação significativa em relação à pesquisa de 1998, quando 31,6% relatou ter ao menos uma enfermidade. Já em 2003, a proporção foi de 29,9%.
O suplemento da Pnad 2008 foi realizado pelo IBGE (Instituto Brasileiro de Geografia e Estatística), em parceria com o Ministério da Saúde. Foram pesquisadas 391 868 pessoas e 150 591 unidades domiciliares distribuídas por todas as Unidades da Federação.
sábado, 10 de abril de 2010
FISIOTERAPEUTAS
sexta-feira, 9 de abril de 2010
CAMINHAR REDUZ RISCO DE DERRAME EM MULHERES

A afirmação é de um estudo feito nos Estados Unidos e que será publicado em breve na revista Stroke, da American Heart Association. De acordo com a pesquisa, os riscos foram menores para AVC em geral e em suas formas isquêmica e hemorrágica.
Caminhar para longe do AVC
As mulheres que caminharam em passos acelerados apresentaram risco 37% menor de qualquer tipo de AVC. As que andaram mais de duas horas por semana tiveram risco 30% menor, ambas em comparação com mulheres sedentárias.
No caso de AVC hemorrágico, os riscos foram 68% menor para as que caminharam vigorosamente e 57% menor para as que andaram pelo menos duas horas por semana.
"A atividade física é um comportamento importante para a prevenção de AVC. Trata-se de um hábito essencial para promover a saúde e reduzir o risco de doenças cardiovasculares. Caminhar é apenas uma forma de atividade física", disse Jacob Sattelmair, da Faculdade de Saúde Pública Harvard, principal autor do estudo.
"Embora a relação exata entre diversos tipos de atividade física e diferentes subtipos de acidente vascular cerebral permaneça desconhecida, os resultados desse estudo específico indicam que caminhar, em particular, está associado com o menor risco de AVC", afirmou o pesquisador.
Exercícios para mulheres
Os autores do estudo acompanharam 39.315 mulheres, com idade média de 54 anos, que participaram de um levantamento nacional sobre saúde feminina. A cada dois ou três anos, as participantes descreveram as atividades físicas conduzidas em horas de lazer no ano anterior.
As atividades envolviam caminhar, correr, andar de bicicleta, fazer exercícios aeróbicos e praticar esportes. Atividades ocupacionais, domésticas ou comportamentos sedentários não foram considerados.
Os ritmos de caminhada foram divididos em nenhum, casual (cerca de 3,2 km/h), normal (4,6 km/h), acelerado (6,2 km/h) e muito acelerado (acima de 6,4 km/h). Nos quase 12 anos em que foram acompanhadas, 579 mulheres tiveram um AVC (473 isquêmicos, 102 hemorrágicos e quatro não identificados).
Acidente vascular cerebral
"O acidente vascular cerebral é a terceira principal causa de morte nos Estados Unidos e uma das principais causas de incapacidade. Por conta disso, é muito importante identificar fatores capazes de modificar riscos", disse Sattelmair.
Segundo o pesquisador, os resultados não se estendem aos homens. "A relação entre caminhar e menor risco de AVC ainda é inconsistente entre homens", disse.
quinta-feira, 8 de abril de 2010
DOR - UM GRAVE PROBLEMA


Tratamento da Dor
É necessário o diagnótisco diferencial da dor, que indique qual é a sua verdadeira causa e que identifique os fatores que aliviam ou agravam o quadro doloroso.
Arquivo retirado do excelente Blog: http://fisiosaude-ce.blogspot.com
ESTUDO ASSOCIA DORES CERVICAIS AO USO EXCESSIVO DE COMPUTADOR

Foram avaliados mais de mil estudantes com média de 16 anos de idade. Metade dos voluntários utilizava o computador na escola, e 43% desses o usavam por mais de oito horas por semana.
As análises revelaram que as horas em frente à tela não estavam associadas a dores de cabeça, mas tinham ligação com a prevalência de dores cervicais. Entre aqueles que usavam menos de cinco horas por semana, 16% tinham dores no pescoço, contra 48% daqueles que relatavam uso de 25 a 30 horas por semana. Baseados nos resultados, os autores recomendam o ensino de ergonomia e postura para os novos usuários de computador.


.bmp)










